Główne kryterium Nadciśnienie tętnicze (lub nadciśnienie tętnicze) Jako cała grupa chorób - stabilna, to znaczy wykryta z powtarzanymi pomiarami w różnych dniach, zwiększone ciśnienie krwi (ciśnienie krwi). Pytanie, które piekło uważa się za zwiększone, nie jest tak proste, jak mogłoby się wydawać. Faktem jest, że wśród prawie zdrowych ludzi zakres wartości ciśnienia krwi jest wystarczająco szeroki. Wyniki przedłużonej obserwacji osób o różnym poziomie ciśnienia krwi wykazały, że już zaczynając od poziomu 115/75 mm Hg. Art. , Każdy dodatkowy wzrost ciśnienia krwi o 10 mm Hg. Sztuka. Towarzyszy mu wzrost ryzyka rozwoju chorób układu sercowo -naczyniowego (przede wszystkim choroby wieńcowej i udaru mózgu). Jednak korzyści z nowoczesnych metod leczenia nadciśnienia tętniczego wykazano głównie tylko dla pacjentów, u których ciśnienie krwi przekroczyło wartość 140/90 mm Hg. Sztuka. Z tego powodu zgodzili się rozważyć tę wartość progową kryterium izolacji nadciśnienia tętniczego.
Zwiększającym ciśnienie krwi mogą towarzyszyć dziesiątki różnych chorób przewlekłych, a nadciśnienie tętnicze jest tylko jednym z nich, ale najczęstsze: najczęstsze: około 9 przypadków na 10. Diagnoza GB jest ustalona w przypadkach, w których występuje stabilny wzrost ciśnienia krwi, ale nie wykryto żadnych innych chorób, które prowadzą do zwiększonego ciśnienia krwi.
Choroba hipertoniczna jest chorobą, dla której stabilny wzrost ciśnienia krwi stanowi jej główny objazd. Czynniki ryzyka, które zwiększają prawdopodobieństwo jego rozwoju, zostały ustalone podczas obserwacji dużych grup ludzi. Oprócz predyspozycji genetycznych dostępnych u niektórych osób istnieją czynniki ryzyka wśród takich czynników ryzyka:
- otyłość;
- osadowy;
- Nadmierne spożywanie soli stołowej, alkoholu;
- przewlekły stres;
- palenie.
Ogólnie rzecz biorąc, wszystkie cechy towarzyszące współczesnego stylu życia miasta w krajach uprzemysłowionych. Dlatego nadciśnienie jest uważane za chorobę związaną ze sposobem życia, a jej celowe zmiany na lepsze należy zawsze rozważać w ramach programu leczenia nadciśnienia w każdym indywidualnym przypadku.
Jakie inne choroby towarzyszy wzrost ciśnienia krwi? Są to wiele chorób nerków (odmiedniczkowe zapalenie nerek, kłębuszkowe zapalenie nerek, policystyka, nefropatia cukrzycowa, zwężenie (zwężenie) tętnic nerkowych itp. ), Wiele chorób endokrynnych (gruczołowskie gruczoły, hipertydyzm i sygnalizację pchnięcia. Regularne spożywanie leków, takich jak na przykład glukokortykosteroidy, niesteroidalne leki przeciwzapalne, doustne środki antykoncepcyjne mogą również prowadzić do utrzymującego się wzrostu ciśnienia krwi. Powyższe choroby i warunki prowadzą do rozwoju SO -SO -SOLED wtórnego lub objawowego, nadciśnienia tętniczego. Lekarz ustanawia diagnozę nadciśnienia, jeśli podczas rozmowy z pacjentem wyjaśnienie historii choroby, badanie, a także zgodnie z wynikami niektórych, głównie prostych metod badawczych i instrumentalnych, diagnoza dowolnego wtórnego nadciśnienia tętniczego wydaje się mało prawdopodobna.
Jeśli wykryto podobne objawy, skonsultuj się z lekarzem. Nie daj się samoziarniskować - jest to niebezpieczne dla twojego zdrowia!
Objawy nadciśnienia tętniczego
Zwiększone ciśnienie krwi same w wielu osób nie przejawia się przez subiektywne odczucia. Jeśli zwiększonym ciśnieniem krwi towarzyszą objawy, może to być uczucie ciężkości w głowie, ból głowy, migoczący przed oczami, nudności, zawroty głowy, niestabilność podczas chodzenia, a także szereg innych objawów, które są dość niespecyficzne dla zwiększonego ciśnienia krwi. Objawy wymienione powyżej są znacznie wyraźniej objawiane kryzysem nadciśnieniowym - nagły znaczący wzrost ciśnienia krwi, co prowadzi do oczywistego pogorszenia się w stanie i samopoczucie.
Możliwe byłoby nadal wymienienie możliwych objawów GB przez przecinek, ale nie ma w tym żadnej szczególnej korzyści. Dlaczego? Po pierwsze, wszystkie te objawy są niespecyficzne dla nadciśnienia (tj. Można znaleźć zarówno osobno, jak i w różnych kombinacjach oraz w innych chorobach), a po drugie, fakt stabilnego wzrostu ciśnienia krwi jest ważny dla obecności nadciśnienia tętniczego. Ale nie ujawnia to oceny subiektywnych objawów, ale tylko przy pomiaru ciśnienia krwi i wielokrotnie. Oznacza to, że po pierwsze, że „dla jednego posiedzenia" należy mierzyć ciśnieniem krwi dwa lub trzy razy (z niewielkim przełomem między pomiarami) i przyjąć średnią arytmetyczną dwóch lub trzech zmierzonych wartości jako prawdziwego ciśnienia krwi. Po drugie, stabilność wzrostu ciśnienia krwi (kryterium diagnozy nadciśnienia jako przewlekłej choroby) należy potwierdzić podczas pomiarów w różne dni, najlepiej z odstępem co najmniej tygodnia.
W przypadku rozwoju kryzysu nadciśnieniowego objawy będą wymagane, w przeciwnym razie nie jest to kryzys nadciśnieniowy, ale po prostu bezobjawowy wzrost ciśnienia krwi. A objawy te mogą być albo wymienione powyżej lub inne, poważniejsze - są wymienione w sekcji „Powikłania".
Objawowe (wtórne) nadciśnienie tętnicze rozwija się w ramach innych chorób, a zatem ich objawy, oprócz faktycznych objawów zwiększonego ciśnienia krwi (jeśli istnieje), zależy od choroby podstawowej. Na przykład w przypadku hiperaldosteronizmu może to być osłabienie mięśni, konwulsje, a nawet stanowi przejściowe (zlewane zegary) paraliż w mięśniach nóg, ramion, szyi. Z zespołem obturacyjnego bezdechu snu - chrapania, zatrzymywania oddychania we śnie, senności w ciągu dnia.
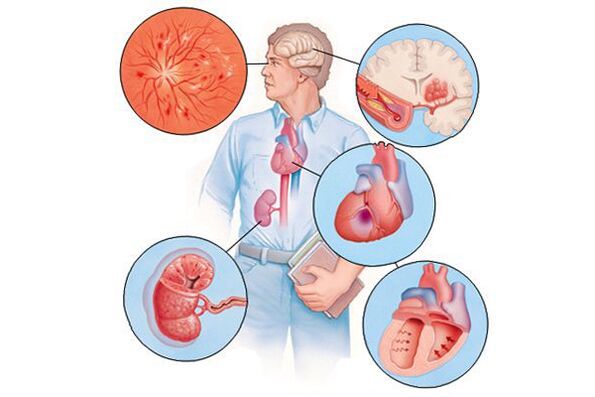
Jeśli nadciśnienie w czasie-zwykle przez wiele lat, przywódcze do uszkodzenia różnych narządów (są one nazywane „organami docelowymi" w tym kontekście), może to objawiać się w zmniejszeniu pamięci i inteligencji, udaru mózgu lub przejściowym zaburzeniom mózgu, w przypadku grubości serca serca serca, infar funkcji, infar funkcji miocjatury. lub dławica piersiowa, zmniejszenie szybkości filtrowania krwi w nerkach itp. Objawy kliniczne będą wynikać z tych powikłań, a nie przez zwiększenie ciśnienia krwi jako takie.
Patogeneza nadciśnienia tętniczego
Przy nadciśnieniu naruszenie regulacji tonu naczyniowego i zwiększonego ciśnienia krwi jest główną zawartością tej choroby, że tak powiem, jej „kwintesencja". Czynniki takie jak predyspozycje genetyczne, otyłość, bezczynność, nadmierne spożywanie soli stołowej, alkohol, przewlekły stres, palenie i wiele innych, głównie związane z cechami stylu życia, prowadzą do naruszenia funkcjonowania śródbłonka - wewnętrznej warstwy naczyń tętnicowych z grubością jednej warstwy komórkowej, która jest aktywnie zaangażowana w regulację tonu, a So the Lumen. Ton naczyń kanału mikrokrążenia, a tym samym objętość lokalnego przepływu krwi w narządach i tkankach, jest autonomicznie regulowany przez śródbłonek i nie bezpośrednio przez ośrodkowy układ nerwowy. Jest to lokalny układ regulacji ciśnienia krwi. Istnieją jednak inne poziomy regulacji ciśnienia krwi - ośrodkowy układ nerwowy, układ hormonalny i nerki (które zdają sobie sprawę z ich roli regulacyjnej również w dużej mierze ze względu na zdolność do uczestnictwa w regulacji hormonalnej na poziomie integralnego organizmu). Naruszenie tych złożonych mechanizmów regulacyjnych prowadzą ogólnie do zmniejszenia zdolności całego systemu do subtelnie dostosowywania się do stale zmieniających się potrzeb narządów i tkanek w dostawie krwi.
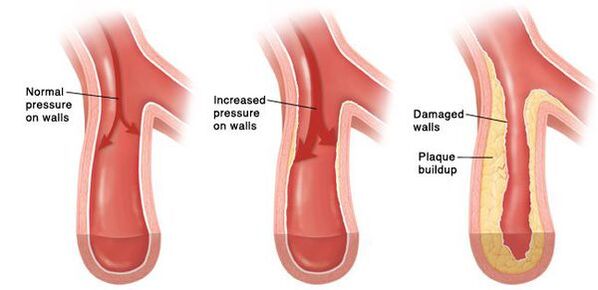
Z czasem rozwija się trwały skurcz małych tętnic, a później ich ściany zmieniają się, aby nie były już w stanie wrócić do pierwotnego stanu. W większych naczyniach miażdżyca rozwija się z przyspieszonym tempem z powodu stale zwiększającego ciśnienie krwi. Ściany serca stają się grubsze, rozwija się przerost mięśnia sercowego, a następnie ekspansja wnęk lewego przedsionka i lewej komory. Zwiększone ciśnienie uszkadza nerkowe kłębuszki nerkowe, a ich ilość zmniejsza się, a w rezultacie zmniejsza się zdolność nerków do filtrowania krwi. W mózgu, ze względu na zmiany naczyń zaopatrzenia krwi, pojawiają się również negatywne zmiany, które pojawiają się małe ogniska krwotoku, a także małe obszary martwicy (śmierć) komórek mózgowych. Z pęknięciem płytki miażdżycowej zakrzepica występuje w naczyniu w naczyniu, światło naczynia nakładają się, prowadzi to do udaru mózgu.
Klasyfikacja i etap rozwoju nadciśnienia tętniczego
Choroba hipertoniczna, w zależności od wielkości zwiększonego ciśnienia krwi, jest podzielona na trzy stopnie. Ponadto, biorąc pod uwagę wzrost ryzyka chorób sercowo -naczyniowych w skali „lat lub dziesięciu lat", już zaczynając od poziomu ciśnienia krwi powyżej 115/75 mm Hg. Art. , Wyróżniają się wszystkie stopniowe gradacje ciśnienia krwi.
Jeśli wartości skurczowego i rozkurczowego ciśnienia krwi należą do różnych kategorii, wówczas stopień nadciśnienia tętniczego jest szacowany dla najwyższych z dwóch znaczeń i nie ma znaczenia - skurczowo ani rozkurcz. Stopień wzrostu ciśnienia krwi w rozpoznaniu nadciśnienia jest ustalany dla powtarzanych pomiarów w różnych dniach.
W niektórych krajach nadal rozróżniają etapy nadciśnienia, podczas gdy w europejskich zaleceń dotyczących diagnozy i leczenia nadciśnienia tętniczego nie wspomniano. Przydział etapów ma na celu odzwierciedlenie etapów przebiegu nadciśnienia od samego początku do pojawienia się powikłań.
Istnieją trzy z tych etapów:
- Etap I. Oznacza to, że nadal nie ma oczywistych uszkodzeń tych narządów, na które najczęściej wpływa ta choroba: nie ma wzrostu (przerost) lewej komory serca, nie ma znaczącego spadku w tempie filtracji w nerkach, co jest ustalane, biorąc pod uwagę poziom kreatyniny we krwi, że białko albuminy nie jest wykrywane w moczu, gruntowne ściany lub artyzmu homu kreatyniny we krwi w krwiąc. oni i oni są wykrywani, a oni, oni, oni, oni, oni, i oni itp. Ta porażka narządów wewnętrznych zwykle przebiega bezobjawowo.
- Jeśli istnieje co najmniej jeden z wymienionych znaków, zdiagnozują II etap nadciśnienie.
- Wreszcie, około Etap III Hipertoniczna choroba mówi, gdy występuje co najmniej jedna choroba sercowo -naczyniowa z objawami klinicznymi związanymi z miażdżycą tętnic (zawał mięśnia sercowego, udarem, udarem dławicy piersiowej, miażdżycowe uszkodzenie tętnic kończyn dolnych), lub na przykład poważne uszkodzenie nurków, objawiające się w wyniku wyrażonego zmniejszenia filtracyjnego filtracyjnego i znaczącej utraty białka z białka z białka z urzędu.
Te etapy nie zawsze są naturalnie zastępowane przez siebie: na przykład osoba cierpiała na zawał mięśnia sercowego, a po kilku latach przyłączony wzrost ciśnienia krwi - okazuje się, że taki pacjent ma jednocześnie nadciśnienie etapu III. Znaczenie przydziału etapów dotyczy głównie pacjentów pod względem ryzyka powikłań sercowo -naczyniowych. Środki terapeutyczne zależą od tego: im wyższe ryzyko, tym bardziej intensywne leczenie. Ryzyko podczas formułowania diagnozy szacuje się na cztery stopnie. W tym przypadku czwarta gradacja odpowiada największym ryzyku.
Powikłania nadciśnienia tętniczego
Celem leczenia nadciśnienia nie jest „zrzucanie" wysokiego ciśnienia krwi, ale maksymalne zmniejszenie ryzyka komplikacji sercowo-naczyniowych i innych powikłań w długoterminowym aspekcie, ponieważ ten ryzyko, oceniając w „latach" dla każdego dodatkowego 10 mM RT. Sztuka. Już z poziomu ciśnienia krwi 115/75 mm Rt. Sztuka. Odnosi się to do powikłań, takich jak udar, choroba wieńcowa serca, otępienie naczyniowe (demencja), przewlekła nerkowa i przewlekła niewydolność serca, miażdżycowe zmiany naczyń kończyn dolnych.
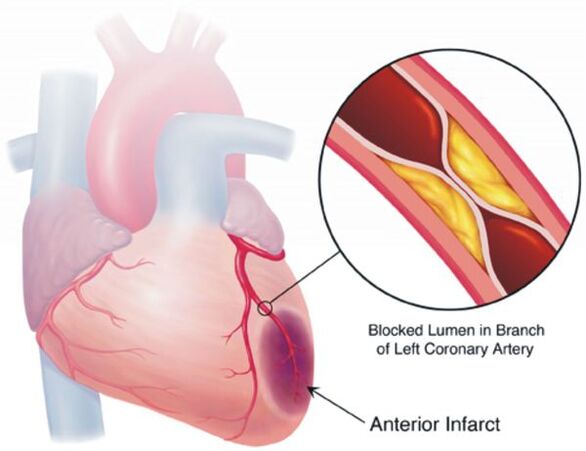
Większość pacjentów z nadciśnieniem na razie nie zawraca sobie głowy, więc nie mają szczególnej motywacji do leczenia, regularnie przyjmując pewne minimum leków i zmieniają styl życia na zdrowszy. Jednak podczas leczenia nadciśnienia nie ma środków jednorazowych, które pozwoliłyby ci zapomnieć o tej chorobie na zawsze bez robienia niczego innego w leczeniu.
Diagnoza nadciśnienia tętniczego
Wraz z diagnozą nadciśnienia tętniczego jako takiego jest zwykle dość proste: wymaga to tylko wielokrotnego zarejestrowanego ciśnienia krwi na poziomie 140/90 mm Hg. Sztuka. I powyżej. Ale nadciśnienie tętnicze i nadciśnienie tętnicze nie są tym samym: jak już wspomniano, cała seria chorób może manifestować wzrost ciśnienia krwi, a nadciśnienie jest tylko jednym z nich, choć najczęstsze. Doktor, z jednej strony prowadząc diagnostykę, musi zweryfikować stabilność wzrostu ciśnienia krwi, a z drugiej, aby ocenić prawdopodobieństwo, czy wzrost ciśnienia krwi jest objazdem objawowego (wtórnego) nadciśnienia tętniczego.
Aby to zrobić, na pierwszym etapie wyszukiwania diagnostycznego Doktor dowiaduje się, w jakim wieku zaczął wzrastać po raz pierwszy, jeśli istnieją takie objawy, Jak na przykład chrapanie z oddychaniem zatrzymuje się we śnie, ataki osłabienia mięśni, niezwykłe zanieczyszczenia w moczu, ataki nagłego bicia serca po poceniu i bólu głowy itp. Jest sensowne wyjaśnienie, jakie narkotyki i bio -robotników przyjmuje pacjent, ponieważ w niektórych przypadkach to oni mogą prowadzić do zwiększenia ciśnienia krwi lub pogorszenia krwi. Kilka rutyny (przeprowadzanych przez prawie wszystkich pacjentów ze zwiększonym ciśnieniem krwi) testów diagnostycznych, wraz z informacjami uzyskanymi podczas rozmowy z lekarzem, pomaga ocenić prawdopodobieństwo niektórych form wtórnego nadciśnienia: ogólna analiza moczu, określenie stężenia kreatyniny i glukozy, a czasem potasu i innych elektrolitów. Zasadniczo, biorąc pod uwagę niską częstość występowania wtórnych form nadciśnienia tętniczego (około 10% wszystkich jego przypadków), w celu dalszego poszukiwania tych chorób jako możliwej przyczyny zwiększonego ciśnienia krwi, konieczne jest posiadanie dobrego powodu. Dlatego, jeśli na pierwszym etapie wyszukiwania diagnostycznego nie ma znaczących danych na korzyść wtórnego charakteru nadciśnienia tętniczego, to w przyszłości uważa się, że ciśnienie krwi jest zwiększone z powodu nadciśnienia. Oświadczenie ten można czasem następnie poprawić, gdy pojawiają się nowe dane dotyczące pacjenta.
Oprócz znalezienia danych dla możliwego wtórnego charakteru wzrostu ciśnienia krwi, lekarz ustanawia obecność czynników ryzyka chorób sercowo-naczyniowych (jest to konieczne do oceny prognozy i bardziej ukierunkowanego poszukiwania uszkodzeń narządów wewnętrznych), a może, być może istniejące choroby układu sercowo-naczyniowego lub ich asymptomatyczne zmiany. Choroby, wybór zdarzeń leczniczych. W tym celu, oprócz rozmowy z pacjentem i jego badaniem, przeprowadza się szereg badań diagnostycznych (na przykład elektrokardiografia, echokardiografia, badanie ultradźwiękowe naczyń szyi, jeśli to konieczne, niektóre inne badania, których charakter są określone przez dane medyczne już otrzymane na temat pacjenta).
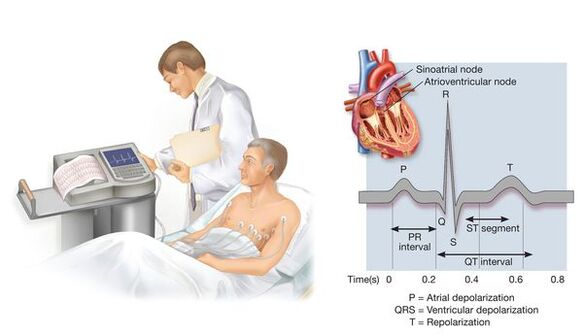
Codzienne monitorowanie ciśnienia krwi za pomocą specjalnych kompaktowych urządzeń pozwala ocenić zmiany ciśnienia krwi w trakcie stylu życia znanego pacjentowi. Badanie to nie jest konieczne we wszystkich przypadkach - głównie jeśli ciśnienie krwi jest istotnie mierzone podczas wizyty lekarza, w razie potrzeby znacznie różni się od zmierzonego domu, aby ocenić nocne ciśnienie krwi, jeśli podejrzewane są epizody niedociśnienia, czasem w celu oceny skuteczności leczenia.
Zatem we wszystkich przypadkach stosuje się niektóre metody diagnostyczne przy badaniu pacjenta ze zwiększonym ciśnieniem krwi, są one bardziej selektywnie odpowiednie do zastosowania innych metod, w zależności od danych otrzymanych już na temat pacjenta, w celu zweryfikowania założeń, które powstały u lekarza podczas badania wstępnego.
Leczenie nadciśnienia tętniczego
W odniesieniu do miar niewidocznych mających na celu leczenie nadciśnienia tętniczego, zgromadzono najbardziej przekonujące dowody na pozytywną rolę zmniejszania spożycia soli stołowej, zmniejszaniu i zatrzymywania masy ciała na tym poziomie, regularnym treningu fizycznym (obciążeniu), niczym więcej niż umiarkowanym użyciu alkoholu oraz wzrostu zawartości warzyw i owoców w diecie. Tylko wszystkie te miary są skuteczne w ramach długoterminowych zmian w tym niezdrowym stylu życia, co doprowadziło do rozwoju nadciśnienia. Na przykład spadek masy ciała o 5 kg doprowadził do zmniejszenia ciśnienia krwi średnio o 4, 4/3, 6 mm Hg. Sztuka. - Wydaje się, że jest to trochę, ale w połączeniu z innymi miarami wymienionymi przez poprawę stylu życia, efekt może być bardzo znaczący.
Zauwanie się stylu życia jest uzasadnione dla prawie wszystkich pacjentów z nadciśnieniem tętniczym, ale wykazano leczenie narkotyków, choć nie zawsze, ale w większości przypadków. Jeśli pacjenci ze wzrostem ciśnienia krwi 2 i 3 stopnie, a także z nadciśnieniem dowolnego stopnia o wysokim ryzyku obliczonym naczyniowo, należy przepisać leczenie narkotykami (jego długoterminoweKorzyści pokazano w wielu badaniach klinicznych), a następnie z nadciśnieniem 1. stopnia o niskim i średnim obliczonym ryzyku sercowo -naczyniowym, takie leczenie nie zostało przekonująco udowodnione w poważnych badaniach klinicznych. W takich sytuacjach możliwe korzyści płynące z przepisywania terapii leków są oceniane indywidualnie, biorąc pod uwagę preferencje pacjenta. Jeśli pomimo odzyskania stylu życia wzrost ciśnienia krwi u takich pacjentów pozostaje przez wiele miesięcy z powtarzającymi się wizytami u lekarza, konieczne jest ponowne uznanie potrzeby stosowania leków. Ponadto wartość obliczonego ryzyka często zależy od kompletności badania pacjenta i może okazać się znacznie wyższa niż na początku. W prawie wszystkich przypadkach leczenia nadciśnienia starają się osiągnąć stabilizację ciśnienia krwi poniżej 140/90 mm Hg. Sztuka. Nie oznacza to, że będzie to 100% pomiarów poniżej tych wartości, ale im rzadziej ciśnienie krwi w standardowych warunkach (opisane w sekcji „diagnostyki") przekroczy ten próg, tym lepiej. Dzięki temu leczeniu ryzyko powikłań sercowo -naczyniowych jest znacznie zmniejszone, a kryzysy hipertoniczne, jeśli wystąpią, są znacznie mniej powszechne niż bez leczenia. Dzięki nowoczesnym lekom te negatywne procesy, które z nadciśnieniem nieuchronnie i domyślnie niszczą narządy wewnętrzne (przede wszystkim serce, mózg i nerki) w czasie, procesy te zwalniają lub zawieszają, aw niektórych przypadkach można je nawet zawinąć.
Spośród leków do leczenia nadciśnienia, główne to 5 klas leków:
- leki moczopędne (leki moczopędne);
- antagoniści wapnia;
- Inhibitory enzymów angiotenzinoprodu (nazwy kończą się w -pril);
- Antagoniści receptora angiotensyny II (nazwy kończą się w -Sartan);
- Beta-blokerzy.
Niedawno szczególnie podkreślono rolę w leczeniu nadciśnienia pierwszych czterech klas leków. Używane są również beta-blokery, ale głównie wtedy, gdy ich użycie wymaga jednoczesnych chorób w tych przypadkach, beta-blokery wykonują podwójny cel.
W dzisiejszych czasach preferuje się kombinacje leków, ponieważ leczenie jednym z nich rzadko prowadzi do osiągnięcia pożądanego poziomu ciśnienia krwi. Istnieją również stałe kombinacje leków, które sprawiają, że leczenie jest wygodniejsze, ponieważ pacjent bierze tylko jedną tabletkę zamiast dwóch lub nawet trzech. Wybór niezbędnych klas leków dla konkretnego pacjenta, a także jego dawki i częstotliwość podawania, jest przeprowadzany przez lekarza z uwzględnieniem takich danych na temat pacjenta, jak poziom ciśnienia krwi, choroby jednocześnie itp.
Dzięki wieloaspektowanemu pozytywnemu efektowi współczesnych leków leczenie nadciśnienia wynika nie tylko na spadek ciśnienia krwi jako takie, ale także ochronę narządów wewnętrznych przed negatywnymi skutkami procesów, które towarzyszą zwiększonym ciśnieniu krwi. Ponadto, ponieważ głównym celem leczenia jest zmaksymalizacja ryzyka jego powikłań i zwiększenie długości życia, może być konieczne skorygowanie poziomu cholesterolu we krwi, przyjmowanie środków, które zmniejszają ryzyko zakrzepicy (co prowadzi do zawału mięśnia sercowego lub udarem), itp. Odmowa palenia, bez względu na to, jak trywialne brzmi to, pozwala na powtarzanie ryzyka. i zawał mięśnia sercowego hamują wzrost płytek miażdżycowych w naczyniach. Zatem leczenie nadciśnienia implikuje wpływ na chorobę w wielu obszarach, a osiągnięcie normalnego ciśnienia krwi jest tylko jednym z nich.
Prognoza. Zapobieganie
Całkowita prognoza jest określana nie tylko i nie tyle na podstawie faktu zwiększonego ciśnienia krwi, ale liczby czynników ryzyka chorób sercowo -naczyniowych, stopnia ich nasilenia i czasu trwania negatywnych skutków.
Takie czynniki ryzyka są:
- palenie;
- zwiększony cholesterol krwi;
- wysokie ciśnienie krwi;
- otyłość;
- Siedzący tryb życia;
- Wiek (z każdą dekadą żył po 40 latach, ryzyko wzrasta);
- Male Paweł i inni.
Jednocześnie nie tylko intensywność skutków czynników ryzyka (na przykład palenie 20 papierosów dziennie jest niewątpliwie gorsza niż 5 papierosów, chociaż oba są związane z pogorszeniem prognozy), ale także czas trwania ich wpływu. W przypadku osób, które nie mają jeszcze oczywistych chorób sercowo -naczyniowych, z wyjątkiem nadciśnienia, możesz ocenić rokowanie za pomocą specjalnych kalkulatorów elektronicznych, z których jeden uwzględnia płeć, wiek, cholesterol krwi, ciśnienie krwi i palenie. Kalkulator elektroniczny wynik jest odpowiedni do oceny ryzyka śmierci z powodu chorób sercowo -naczyniowych w ciągu najbliższych 10 lat od momentu oceny ryzyka. Jednocześnie ryzyko, które w większości przypadków uzyskuje się w większości przypadków, może zrobić zwodnicze wrażenie, ponieważ kalkulator pozwala obliczyć ryzyko śmierci sercowo -naczyniowej. Ryzyko niezapłaniowych powikłań (zawał mięśnia sercowego, udar, dławica piersiowa itp. ) Jest kilkakrotnie wyższa. Obecność cukrzycy zwiększa ryzyko w porównaniu z obliczonym za pomocą kalkulatora: dla mężczyzn 3 razy i dla kobiet - nawet 5 razy.
W odniesieniu do zapobiegania nadciśnieniu, możemy powiedzieć, że ponieważ czynniki ryzyka są znane (bezczynność, nadmierna waga, przewlekły stres, regularny brak snu, nadużywanie alkoholu, zwiększone spożywanie soli stawowej i innych), a następnie wszystkie zmiany na obrazie, które zmniejszają skutki tych czynników, zmniejszają ryzyko nadciśnienia. Jednak prawie nie jest możliwe zmniejszenie tego ryzyka do zera - istnieją czynniki, które w ogóle nie zależą od nas lub niewiele zależą: cechy genetyczne, płeć, wiek, środowisko społeczne, niektóre inne. Problem polega na tym, że ludzie zaczynają myśleć o zapobieganiu nadciśnieniu, głównie wtedy, gdy są już niezdrowe, a ciśnienie krwi jest już zwiększone w tym czy innym stopniu. I jest to już pytanie nie tyle zapobiegania, co leczenie.






















